来源:宠壹堂
1.晶状体的解剖 眼及晶状体的结构。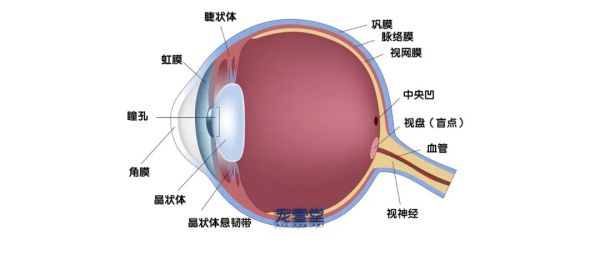
2.晶状体的生理功能 1.晶状体的解剖 1)正常晶状体的形态与生理 晶状体(lens)是一个富有弹性的双凸透明体,前面的中心称为前极,后面的中心称为后极,前后极之间的长度即为晶状体轴长,其前后凸面的交汇处称为赤道部。犬在出生后,晶状体随着年龄的增加其形态也随着改变。婴儿时期的晶状体为球形,青春期过后逐渐变为扁平的圆形,到成年时前后凸面的曲率接近,直径为9.0~11.5mm,晶状体的厚度约为7.0mm,容积为0.5mL。 成年犬的晶状体没有血液供应,营养主要来自房水,屈光度为40~41D。 2)晶状体的解剖位置 晶状体借助于赤道部的悬韧带悬挂于虹膜与玻璃体之间的睫状体。其前极与角膜内皮之间的距离为前房深度,犬的前方深度约为4.1mm。 2.晶状体的组织学 晶状体由晶状体囊袋、晶状体上皮、晶状体纤维(晶状体核)及悬韧带组成。晶状体蛋白是水溶性蛋白质,占晶状体蛋白的90%,按分子结构和功能不同可将其分为α-晶状体蛋白、β-晶状体蛋白和γ-晶状体蛋白三个家族。此外,细胞骨架蛋白和膜蛋白等通过调节细胞内渗透压、保持细胞超微结构,以及通过热休克蛋白的持续保护作用来抵抗微环境诱导的应激,来进一步保持晶状体的透明性。 1)晶状体囊袋 晶状体囊袋是由晶状体上皮分泌的胶原网架结构,是身体组织中最厚的基底膜,完整地包绕在晶状体周围。前囊比后囊厚,后极部的囊膜最薄,是囊外摘除术和超声乳化术中最易发生破裂的部位。 2)晶状体上皮 晶状体上皮是位于前囊下的单层立方上皮,承担着晶状体的合成、代谢及转运,在整个生命过程中不断分裂增殖分化为疏松的晶状体纤维,并与其连接。晶状体上皮细胞是晶状体中唯一具有活性的细胞,因此大量的研究集中在上皮细胞的氧化、糖基化、紫外线等因素作用的反应方面。 3)晶状体纤维 晶状体仅由六边形的晶状体纤维所构成,这是其主要特点。晶状体纤维又分为原发性纤维和继发性纤维,其中继发性纤维是构成晶状体的主要部分。犬出生后,晶状体赤道部上皮细胞分化出继发性晶状体纤维,此过程在犬的一生中延续。由于晶状体纤维是由晶状体上皮分化而来,所以新形成的纤维包裹在晶状体的外层,因此一只成年犬的晶状体可形成密度不同的板层,由内向外依次为:胚胎核、胎儿核、婴儿核、成人核和皮质。 4)晶状体悬韧带 晶状体悬韧带是由睫状上皮细胞分泌而成的透明纤维,有一定的张力。一端起始于睫状突,另一端终止于晶状体赤道部,整体呈环状。在临床上晶状体悬韧带的状态对于决定白内障的手术方式以及术前充分的准备非常重要。
3.白内障定义 白内障指的是晶状体囊或晶状体混浊,从而引起视力下降或者障碍的一种眼病,各种动物均可发生。
4.发病机理
白内障的发生都存在一个相似的特点。晶状体在自然状态下由66%的水和33%的蛋白质所组成。在晶状体上有一个复杂的钠水泵系统,能够调节水和蛋白质的平衡。当晶状体内的生物机制系统发生紊乱的时候,这个钠水泵系统也会发生故障,使晶状体外多余的水分流入晶状体内,而且晶状体内不溶性的蛋白增加。这些导致了晶状体的混浊,致使白内障的发生。 1.氧化学说 氧化应激(即氧化损伤)被认为在白内障的发病机制中发挥重要作用。最常见的老年性白内障主要就是晶体上皮细胞受到了氧自由基的损伤,导致蛋白质的构象改变,发生交联和聚积。自由基是能够独立存在的具有一个或多个不配对电子的任何核素(原子、原子团或分子),多为代谢中间产物,在正常生物体内浓度很低(10⁻⁹~10⁻⁴mo1/L),平均寿命短(10⁻³S)。因自由基具有未配对电子,这决定了它极其活泼的化学特性,极易给出电子或俘获电子而其本身进一步变成稳定的分子。 2.过渡能量转化学说 无论是紫外线还是可见光,在一定条件下均可引起自由基反应。尤其是紫外线,波长320~400nm(UV-A)则绝大部分被晶状体吸收。UV-A的放射能量到达晶状体上皮细胞,使其产生光化学反应,光解晶状体细胞内的色氨酸,产生N-甲酰犬尿氨酸,后者作为内源性光敏剂,可多途径产生活性氧自由基。现已发现老年人晶状体的可溶性蛋白中含有光敏剂,在紫外线照射下可产生活性氧。紫外线产生自由基机制是导致老年性白内障的主要原因。除紫外线外,还有α、β、γ等射线和其他微波均可在组织内产生自由基。 3.醛糖还原酶的作用 晶状体内醛糖还原酶浓度的增加,导致了山梨醇含量的增加,引起晶状体內山梨醇累积,从而改变了晶状体内的渗透压和离子平衡,使晶状体膨胀,晶状体内可溶性蛋白变为不可溶性蛋白,导致晶状体混浊。有人认为这是糖尿病性白内障的形成原因。 总之,白内障的发生是一个多因素共同作用而导致的综合结果,其过程包括细胞生命活动的各个环节,其病理变化是多层次多水平的。
5.临床特征 犬的白内障主要为遗传性和糖尿病性,与人相似,而猫的白内障大多继发于眼色素层炎。白内障可使晶状体混浊,在所有分类方式中,最常用的为按其病程分类,依次为:初期白内障(轻度混浊,眼底可见)、未熟期白内障(明显混浊、眼底模糊)、成熟期白内障(完全混浊、不见眼底反射)和过熟期白内障(前囊皱缩、晶状体液化)。
6.诊断 1.视功能检查 1)视觉测试 包括抛物法、迷宫法和瞬目反射。 抛物法:通过抛掷棉球等物体观察动物眼睛“跟踪物体”的状况。但是在不同种类的猫会有不同的反应,所以这种测试不一定能说明猫看不见东西。 迷宫法:通过摆放障碍物形成迷宫并观察动物的运动状况以检测视力的方法。 瞬目反射:将手指快速直接地指向眼睛,观察动物是否出现眨眼动作。 2)视野检查 对于轻度或中度混浊的白内障动物,应给予视野检查,必要时作中心视野检查。 2.裂隙灯显微镜对眼组织的检查 裂隙灯显微镜是最好的检查眼前节的仪器,有较高的放大倍率,可以选择裂隙光源或弥散光源,可观察到眼房液,晶状体和玻璃体的前部,若再加上一个特别的透镜在裂隙灯上,即可观察玻璃体后极和视网膜。 1)外眼及附属器的检查 主要检查外眼有无急慢性炎症,必要时应先进行消炎和抗感染。对于有眼睑内翻的病例应先行矫治。白内障手术前常规冲洗泪道,排除泪道阻塞及炎症,主要是每分钟泪液分泌量( Schirmer tear test,STT)的测定: Schirmer Ⅰ test:这种方法是麻醉眼在1min内所产生泪液的量。因此测试的是基础反射泪液量。犬STT的均值是20mm/min,最小是15mm/min。10~15mm/min是临界限。刺激和干眼症的STT值均常小于15mm/min。Schirmer i test:是一种很好的检查泪液分泌的方法。 SchirmerⅡ test:这种方法是利用局部滴1~2滴的局部麻醉药来消除由于角膜和结膜诱导产生的泪液,只测试基础的泪液分泌量。它的量不会低于Schirmer Ⅰ方法量的50%,一般在80%左右。但如果角膜和结膜的反射是高度敏感的,这个值就会升高,结果就会掩盖干眼的程度。 2)角膜的检查 应用裂隙灯显微镜检查角膜的透明性,角膜表面有无混浊及其存在部位、大小和程度;角膜有无炎症、癜痕、新生血管、变性和营养不良。因为角膜的病变不但会影响手术的正常操作,也关系到手术的预后。 角膜的检查一般使用荧光素钠眼科检测试纸。荧光素是一种黄色染料,在碱性的环境中变成绿色,由于它的高疏脂性和高亲水性,所以它不能溶入含有脂质的角膜上皮细胞膜,只能被一些暴露在外面的角膜间质吸收,因此荧光素对于角膜溃疡的诊断很有价值。角膜溃疡时,角膜的间质暴露在外与荧光素可以结合。荧光素不会使痊愈的角膜溃疡部分染色,由于间质部分缺失而形成的凹陷,很可能使荧光染料滞留其中,所以要用灭菌盐水冲洗。如果某些病变难以判断,也可在裂隙灯下进行观察。如果某些溃疡深部的中央显示出清楚的不能染色的区域,说明病变很严重。 荧光素法是很好的方法,能够得到明确的结果,没有禁忌症。因此一般“红眼疼痛眼”的动物应该接受荧光素和眼压(I0P)测定。即使角膜穿孔,荧光素也不会伤害内部的组织 如果角膜上有小洞,那么眼房液遇到荧光染料就会使它变成亮苹果绿色。 3)眼前房的检查 房水的闪辉提示葡萄膜炎的存在,待控制住炎症反应后再进行手术;前房深度的检查,浅前房时应注意到是否有闭角性青光眼的存在。 4)虹膜与瞳孔的检查 应用裂隙灯检査虹膜有无新生血管或色素沉着,若存在则提示有虹膜睫状体炎、视网膜中央静脉阻塞、糖尿病或眼底广泛性出血的可能性;虹膜震颤提示晶状体的异位或脱位,或失去晶状体的支撑。晶状体异位或者脱位是超声乳化术的禁忌症。 瞳孔检查:主要是检查患眼的光感,检查瞳孔对光反应的灵敏性,瞳孔扩大的能力和程度,主要包括:①炫目反射:利用强光直接照射瞳孔。正常的反应应该是快速的眨眼;②交替闪烁试验:交替照射每个眼睛,如果有一侧的瞳孔存在缺陷,那么它将在光刺激下变大。 5)晶状体的检查 散瞳后,应用直接检眼镜或间接检眼镜观察晶状体是否有空泡、混浊及混浊的部位、大小,形状等。 6)眼内压的测定 术前常规测定眼压,以判断是否有青光眼的存在。 3.眼科成像仪对眼底部分的检查 利用眼科成像仪检査眼底并拍照,首先寻找视神经乳头,观察其外形和颜色,是否肿胀、出血等。在临床上,有效观察眼底的方法是“四分法”,即将眼底分为四个区域,尽可能观察周围和边缘,眼底有无色素沉着,出血,水肿和视网膜脱离。 4.视网膜电生理的检查 反映的是视网膜在外部光线刺激下的放电情况。由a、b、c三种波构成。这三种波分别代表着视网膜不同方面的功能。借助于这种无损害的客观检查,可以为临床视觉系统疾病在诊断、预后估计及疗效评价等方面提供进一步的依据 在白内障超声乳化术前最常用的是视网膜电流图( electroretinogram,ERG)检查,但临床上常用的另一种视网膜电生理检查是视诱发点位(VEP),主要是记录大脑皮层的电活动,对于检查视神经以上视路的病变有一定临床价值,且有些视力正常的犬看起来视网膜是正常的,ERG能够帮助确诊是视神经还是颅内疾病。 5.超声波检查B型超声波的检查 在白内障手术前进行眼部B型超声波的检查,为了解眼内的病理情况提供客观诊断依据,可用于角膜,眼房,晶状体和玻璃体混浊的病例,也可用于虹膜移位,虹膜肥厚的病例,玻璃体的混浊和脱离,还有对视网膜脱离的检查也很敏感。这种方法安全而且无痛,一般不需要麻醉。 探头直接接触角膜,选用比较大的频率的探头,一般至少10.0MHZ,加大组织的分辨率。使用时需纵向和横向移动,遍布整个眼球。眼眶的检查就需要频率相对比较低的探头。 7.治疗 白内障超声乳化结合人工晶体植入术。 现代研究表明白内障双手超声乳化术技术具有切口小、散光小、术后炎症反应轻、视力恢复快、术中前房密闭稳定、核块跟随性好、皮质利于清除等优点。 1.蚀刻 蚀刻(sculpting)是最早和最传统的后房超声乳化技术,是手术中最容易和最安全的步骤,也是在超声乳化术中唯一最有效的乳化方式。根据核的硬度,蚀刻的方法可由中央弹坑样或铲雪花膏样的大面积乳化,到进行四象限碎核术的挖槽方法。蚀刻时一般采用高能量低真空的水平。 2.刻槽 刻槽(trench digging)是超声乳化法在晶状体核的表面乳化出不同形状的沟槽,是进行核分离或碎核之前的重要步骤。在完成了连续环形撕囊术和水分离以后,在晶状体表面进行刻槽,常在坚硬的中央核组织上进行。刻槽术应用于碎核术之前,以降低碎核的难度,增加安全性和碎核的效率。 3.碎核 碎核技术(nuclear cracking)是见年来超声乳化术中的一个新方法。1988年 Gimbel描述和介绍碎核技术以来,碎核的方法经过了许多改良,如John Shepherd将核一分为二的“Criss-Cross”,Dave和 Maloney的四象限碎核等,但均是将核分为若干的小块,然后分别在囊袋内将其乳化。 碎核技术对于中等硬度以上的白内障核非常重要,碎核可以减少所使用的超声乳化能量,增加乳化效率及缩短手术时间,明显减少眼组织的损伤。所以,目前碎核术结合低能量的超声乳化是一个明显的发展趋势。 8.预后及沟通 术后住院1周,佩戴项圈,监测眼压。预后良好。虽然白内障手术是一种绝对无菌的手术,但在术后仍可能出现炎症反应,常见的原因有手术创伤(处理方法为,局部点用皮质类固醇滴眼液、扩瞳),晶状体皮质残留(少量可以被吸收,无须处理;)和细菌感染(引起眼内炎,表现包括眼痛、视力下降、角膜水肿等)。 术后眼内出血通常来自白内障切口或虹膜血管,出血可自行吸收,无需治疗,但需密切观察眼压,如出血较多又有眼压升高,要积极控制眼压,防止角膜血染。